Technique :
Le patient à jeun est placé en décubitus dorsal, les bras au dessus de la tête. Une voie veineuse périphérique est nécessaire. L'injection du produit de contraste se fait de préférence par la veine brachiale droite.
Après un délai d'injection d'une cinquantaine de secondes (nécessaire à l'imprégnation vasculaire), on réalise une acquisition " hélicoïdale " continue en coupes de 5 mm reconstruites tous les 3 mm avec un déplacement de table de 7 mm par seconde.
Une reconstruction informatique permet de récupérer une " pile " de coupes (150 à 200) qui peuvent alors être analysées sur une console de " post-traitement " ou sur films.
Avant l'acquisition, on peut réaliser une opacification digestive haute et/ou basse pour baliser le tube digestif (à l'eau et/ou à l'aide d'un produit de contraste iodé).
Certaines équipes peuvent proposer un " entéroscanner " (remplissage digestif à débit constant à l'aide d'une sonde placée dans l'angle de Treitz) pour faciliter la détection d'anomalies pariétales.
Résultats :
Vaisseaux :
L'injection de produit de contraste souligne le trajet des vaisseaux mésentériques en augmentant leur contraste au sein de la graisse mésentérique ; principalement en périphérie du mésentère où l'échographie ne parvenait plus à les suivre. Il est possible d'apprécier la disposition, la perméabilité et le calibre des vaisseaux étudiés. Les reconstructions multiplanaires (coronales et sagittales) facilitent la détection des variantes anatomiques et des variations de calibre.
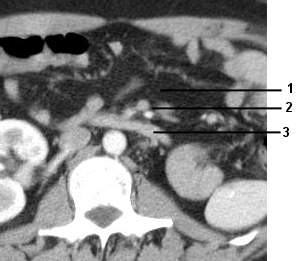
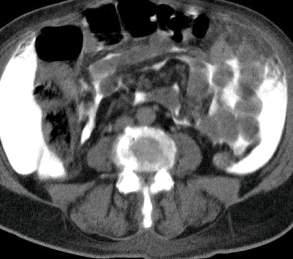
Figure 28 : Tomodensitométrie
abdominale. Coupe axiale en regard du passage du 3ème duodénum dans la
pince aorto mésentérique. Aspect normal de la graisse
1 Graisse mésentérique
2 Artère et veine mésentérique
3 3ème duodénum.
Graisse :
- La graisse abdominale (figure 28) apparaît comme hypodense, finement hétérogène, sans que sa structure " lamellaire " soit discernable. Lorsque la graisse mésentérique présente un caractère inflammatoire, sa densité augmente. (figure 29) Cette iso/hyper densité peut être linéaire, stellaire, nodulaire ; localisée ou diffuse. Les étiologies sont multiples (panniculite, pancréatite, lymphome, dissémination métastatique, appendicite, maladie inflammatoire du tube digestif, etc )
Ganglions lymphatiques :
On visualise facilement les ganglions lymphatiques en son sein comme des images nodulaires isodenses faiblement rehaussées après injection (figure 29). A l'état normal, on peut en visualiser un certain nombre de petite taille (inférieure à 8mm).
Nerfs :
Les structures nerveuses ne sont pas visibles.
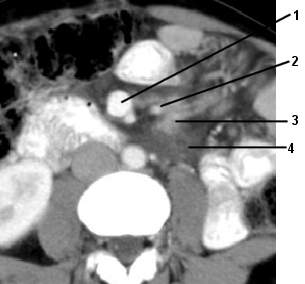
Figure 29 : Tomodensitométrie
abdominale. Coupe axiale. Aspect pathologique de la graisse mésentérique.
Même patiente que sur la figure 26.
1 Veine mésentérique supérieure
2 Artère mésentérique supérieure
3 Ganglion mésentérique isodense, de contours flous, d'allure inflammatoire
4 Graisse mésentérique finement hétérogène. Surdensité.
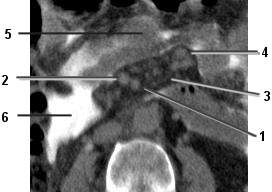
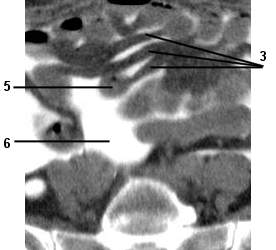
Tous les mésos sont dissociés. On visualise parfaitement le caractère plurilamellaire du mésentère.
1 Artère mésentérique supérieure
2 Veine mésentérique supérieure
3 Mésentère
4 Ganglions mésentériques
5 Segment digestif
6 Cavité péritonéale (péritonéographie)
Figure 30 (a et b ; ci contre , en séquence animée ci-dessous) :
Tomodensitométrie abdominale après péritonéographie (instillation de produit de contraste dans la cavité péritonéale).
Si vous ne visualisez pas le fichier AVI, essayez avec QuickTime...